Navigazione principale
Navigazione principale
PhD Top Stories
Elena Genova
Biomarcatori e terapia di precisione nelle immunodeficienze primarie: uno studio in vitro basato sulle cellule staminali pluripotenti indotte
Corso di Dottorato in Scienze della Riproduzione e dello Sviluppo
Nel 2006 Takahashi e Yamanaka hanno introdotto al mondo scientifico un nuovo tipo di cellule staminali, le cos� dette cellule staminali pluripotenti indotte o CSPi (premio Nobel per la medicina nel 2012). Queste cellule possono essere facilmente ottenute esponendo in vitro a stimoli di riprogrammazione, cellule somatiche, comprese le cellule mononucleate che possono essere isolate da pochi millilitri di sangue, evitando procedure invasive. I 4 fattori di riprogrammazione utilizzati ricreano uno stato simil-embrionale e la capacit� di differenziare in cellule dei 3 foglietti germinali e in ogni tipo di cellula adulta al pari delle cellule staminali embrionali. Le CSPi, mantenendo il background genetico dell�individuo, rappresentano un ottimo strumento per modelli in vitro paziente-specifici. Da pi� di un decennio, i ricercatori utilizzano le CSPi per modellare malattie causate da difetti genetici, incluse le malattie rare per le quali lo sviluppo di nuove terapie pu� essere particolarmente difficile dato il numero limitato di pazienti (1 su 2000). Le CSPi sono una fonte preziosa di cellule e tessuti, rappresentativa di queste condizioni, presentando le alterazioni genomiche d�interesse e rendendo possibile lo svolgimento di esperimenti in vitro al fine di sviluppare terapie personalizzate innovative.
In questo contesto abbiamo messo a punto un modello in vitro di sindrome di Aicardi Gouti�res (AGS) e Atassia Telangiectasia (AT), due rare sindromi ereditarie caratterizzate da disordini immunitari con sintomi prevalentemente neurologici (https://www.agsamericas.org), utilizzando CSPi paziente-specifiche e investigando gli effetti citotossici di farmaci immunomodulatori potenzialmente efficaci. Le CSPi sono state ottenute riprogrammando cellule di un paziente affetto da AT e da 3 pazienti con forme diverse di AGS (AGS1, AGS2 e AGS7) e, come controllo, la linea BJ di fibroblasti umani. La citotossicit� � stata analizzata per desametasone e mepacrina, farmaci impiegati rispettivamente nell�AT e AGS. I dati sono stati ottenuti anche per altri immunomodulatori (tioguanina, mercaptopurina, talidomide e lenalidomide). E� stata analizzata l�espressione relativa dei geni coinvolti nelle pathway dei farmaci testati e confrontati con l�espressione di linee di controllo (figura 1). Le linee di controllo sono state scelte in base alla loro sensibilit� in vitro agli effetti citotossici dei farmaci testati. L�espressione di HPRT1, gene importante nella pathway di attivazione delle tiopurine, � stata valutata come marcatore per gli effetti in vitro di questi farmaci risultando il 50% meno espressa nella linea BJ-CSPi rispetto alla linea sensibile CCRF-CEM. L�espressione di NR3C1, gene codificante per il recettore intracellulare per i glucocorticoidi � risultato il 97% meno espresso rispetto alla linea sensibile NALM6. Successivamente � stata analizzata l�espressione di MB21D1, gene codificante per un enzima cruciale nella pathway di rilevamento degli acidi nucleici citoplasmatici e nella conseguente produzione di interferone risultando circa il 50% in meno nelle BJ-CSPi rispetto alla linea sensibile monocitaria THP1. Per talidomide e lenalidomide � stato analizzato il gene cereblon (CRBN), principale target degli effetti farmacologici, risultando 350% pi� espresso nella linea BJ-CSPi rispetto alle THP1. ilmente ottenute esponendo in vitro a stimoli di riprogrammazione, cellule somatiche, comprese le cellule mononucleate che possono essere isolate da pochi millilitri di sangue, evitando procedure invasive. I 4 fattori di riprogrammazione utilizzati ricreano uno stato simil-embrionale e la capacit� di differenziare in cellule dei 3 foglietti germinali e in ogni tipo di cellula adulta al pari delle cellule staminali embrionali. Le CSPi, mantenendo il background genetico dell�individuo, rappresentano un ottimo strumento per modelli in vitro paziente-specifici. Da pi� di un decennio, i ricercatori utilizzano le CSPi per modellare malattie causate da difetti genetici, incluse le malattie rare per le quali lo sviluppo di nuove terapie pu� essere particolarmente difficile dato il numero limitato di pazienti (1 su 2000). Le CSPi sono una fonte preziosa di cellule e tessuti, rappresentativa di queste condizioni, presentando le alterazioni genomiche d�interesse e rendendo possibile lo svolgimento di esperimenti in vitro al fine di sviluppare terapie personalizzate innovative.
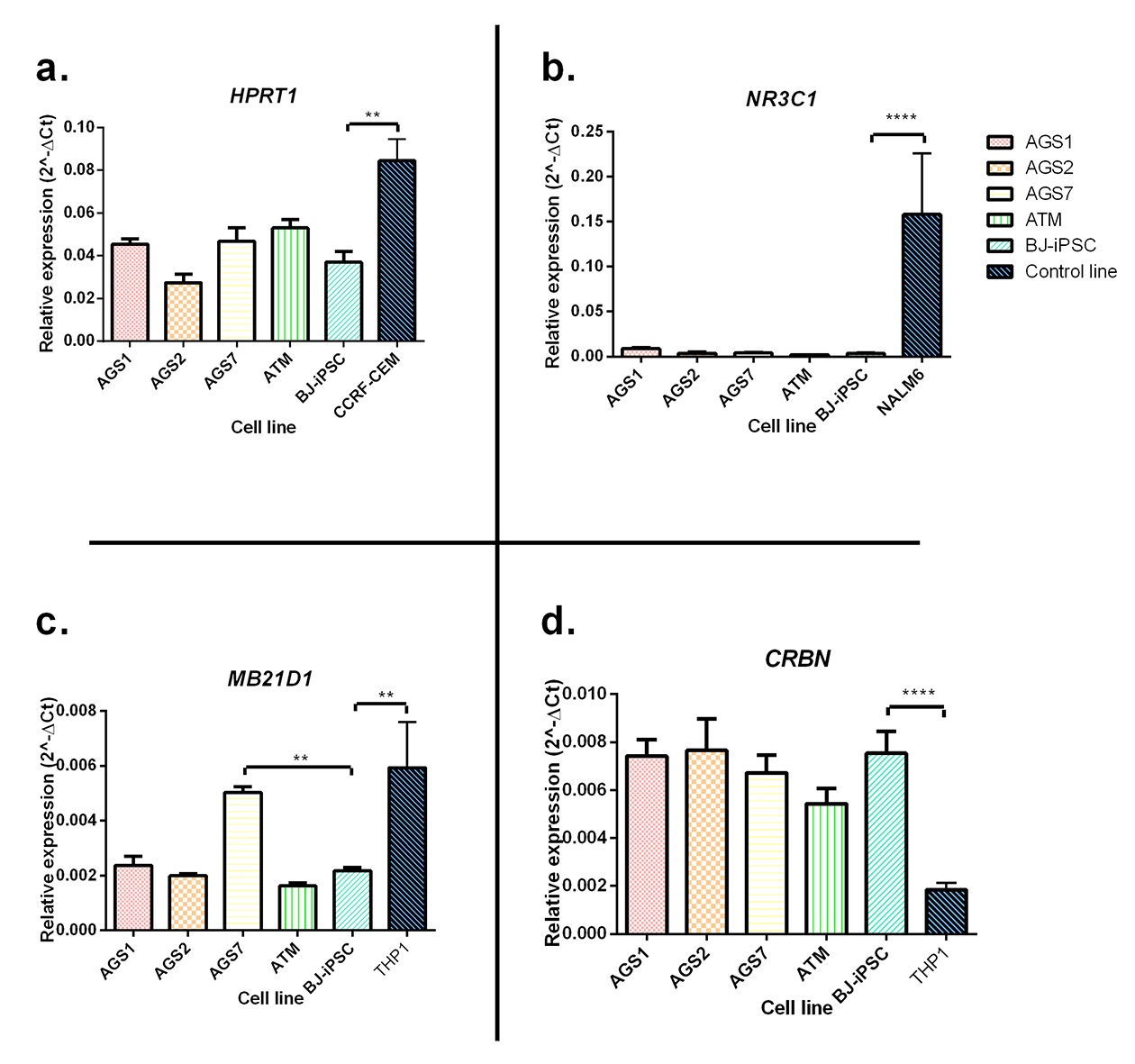
Figura 1: Analisi di geni coinvolti nelle pathway dei farmaci analizzati mediante tecnica PCR real-time. (a) HPRT1: gene chiave nell�attivazione delle tiopurine. (b) NR3C1: gene codificante per il recettore intracellulare dei glucocorticoidi. (c) MB21D1: gene codificante per cGAS, importante enzima nell�attivit� della mepacrina. (d) CRBN: gene coinvolto negli effetti farmacologici della talidomide e lenalidomide. I dati sono riportati come espressione relativa rispetto al gene housekeeping ACTB (2-?Ct) e sono riportati come media � SE di tre esperimenti indipendenti. Differenze statistiche: **, P < 0.01; ****, P < 0.0001 BJ-iPSC vs. le altre linee (one-way ANOVA (analisi della varianza) e Bonferroni posttest confrontando tutte le linee con BJ-CSPi come controllo).
Non sono state identificate correlazioni tra l�espressione relativa dei geni testati e citotossicit� eccetto per MB21D1 e AGS7. Le cellule AGS7 hanno mostrato un alterata vitalit� dopo trattamento a basse dosi con mepacrina e una pi� alta espressione di MB21D1, principale target per l�azione della mepacrina. Le AGS7 sono risultate anche pi� sensibili alla tioguanina, mentre le AGS2 e le AT meno sensibili a questo farmaco rispetto alle BJ-CSPi (figura 2). Tutte le CSPi sono risultate equamente sensibili alla mercaptopurina e resistenti a desametasone, talidomide e lenalidomide.
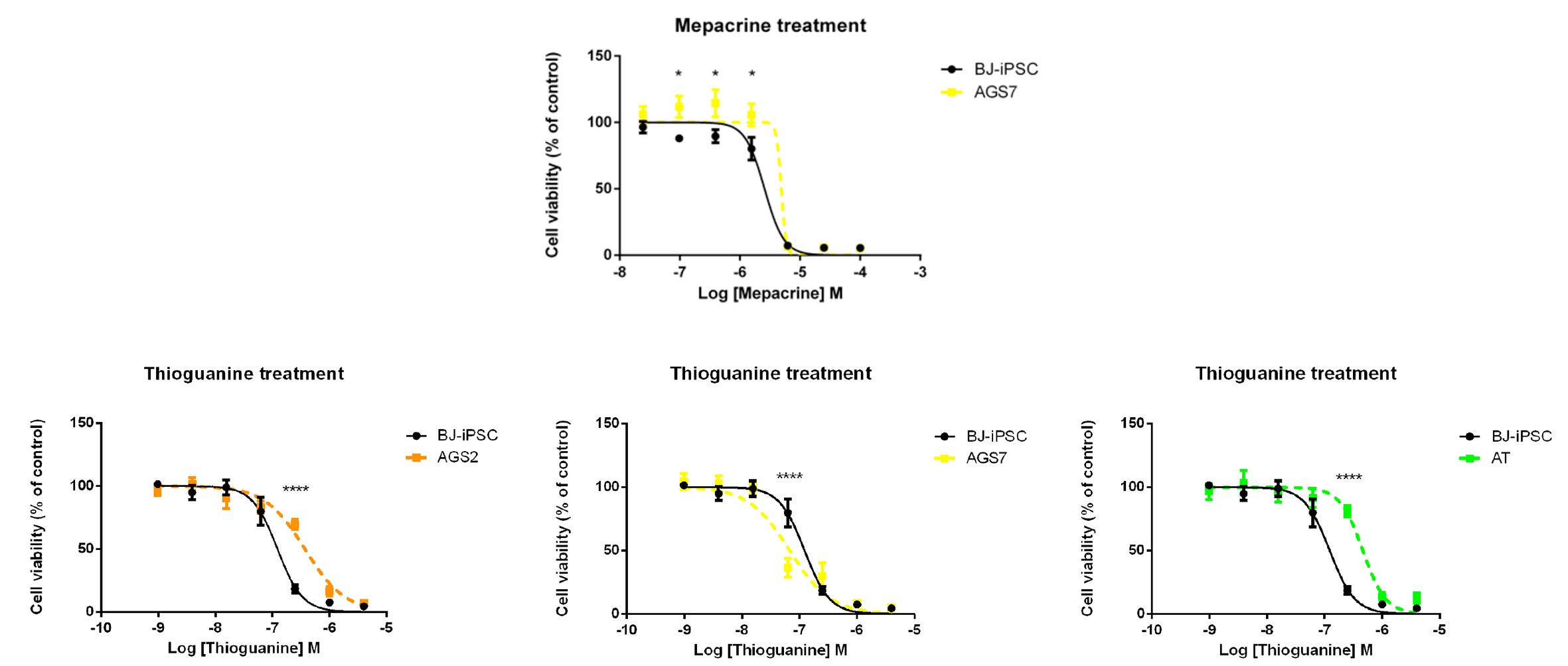
Figura 2: Effetti citotossici della mepacrina nelle AGS7 e tioguanina nelle AGS2, AGS7 e AT CSPi (colore) in confronto alla linea di controllo BJ-CSPi (nero). Le cellule sono state esposte per 72 ore ai farmaci e gli effetti citotossici sono stati analizzati tramite il saggio dell�MTT (3-(4,5-dimethylthiazol-2-yl)-2,5-diphenyltetrazolium bromide). I dati sono riportati come la percentuale di cellule vive rispetto al controllo non trattato (cellule non esposte al farmaco) e sono la media � SE di quattro esperimenti indipendenti svolti in triplicato. Analisi statistica vs. BJ-CSPi linea controllo *, P < 0.05; ****, P < 0.0001 (two-way ANOVA (analisi della varianza), e Bonferroni posttest).
Con questo lavoro abbiamo messo a punto un modello in vitro paziente-specifico di CSPi utile per investigare il meccanismo di farmaci potenzialmente efficaci in AT e AGS. Considerando che il numero di studi in questo contesto � ancora limitato, il nostro lavoro crea le basi per futuri sviluppi relativi alla terapia personalizzata e alle malattie rare con l�obiettivo di estendere lo studio ai tessuti coinvolti nella patogenesi dell�AT e AGS come le cellule del sistema immunitario e del sistema nervoso mediante il differenziamento delle CSPi.
Autori ed affiliazioni
Elena Genova1, Federica Cavion1, Marianna Lucaf�2, Marco Pelin1, Gaetana Lanzi3,4, Stefania Masneri3,4, Rosalba Monica Ferraro3,4, Elisa Maria Fazzi5,6, Simona Orcesi7,8, Giuliana Decorti2,9, Alberto Tommasini2, Silvia Giliani3,4, Gabriele Stocco12Institute for Maternal and Child Health IRCCS Burlo Garofolo, Trieste, Italy
3�Angelo Nocivelli� Institute for Molecular Medicine, ASST Spedali Civili, Brescia, Italy
4Department of Molecular and Translational Medicine, University of Brescia, Brescia, Italy
5Child Neurology and Psychiatry Unit, ASST Spedali Civili, Brescia, Italy
6Department of Clinical and Experimental Sciences, University of Brescia, Brescia, Italy
7Department of Brain and Behavioral Sciences, University of Pavia, Italy
8Child Neurology and Psychiatry Unit, IRCCS Mondino Foundation, Pavia, Italy
9Department of Medical, Surgical and Health Sciences, University of Trieste, Trieste, Italy.
Contatto
Elena Genova, email: elena.genova@phd.units.itRiferimento bibliografico
Elena Genova, Federica Cavion, Marianna Lucaf�, Marco Pelin, Gaetana Lanzi, Stefania Masneri, Rosalba Monica Ferraro, Elisa Maria Fazzi, Simona Orcesi, Giuliana Decorti, Alberto Tommasini, Silvia Giliani and Gabriele StoccoBiomarkers and Precision Therapy for Primary Immunodeficiencies: An In Vitro Study Based on Induced Pluripotent Stem Cells From Patients
Clinical Pharmacology & Therapeutics 108, 358-367 (2020)
DOI: 10.1002/cpt.1837
Informazioni aggiornate al: 28.9.2020 alle ore 11:38
Contact: Webmaster - Dottorati Home pagina curata da: la Segreteria Dottorati di ricerca



